
Wie ich wieder schlafen lernte
Und dann tue ich doch, was ich nicht sollte: Ich schaue auf die Uhr: 3 Uhr morgens. Und noch keine Sekunde geschlafen. Das Hirn liegt bleiern im Kopf, aber der Körper ist hellwach. Heiss steigt es in mir auf: Wie den Tag durchstehen, wenn ich gar nicht mehr schlafe? Erst um Mitternacht werde ich wieder im Bett liegen und zu schlafen versuchen können. Nach 41 durchwachten Stunden.
Noch vor ein paar Monaten gehörte ich zu jenen Menschen, bei denen der Anblick eines Bettes das Herz zum Rasen brachte und den Blutdruck in die Höhe trieb – ein Bett bedeutete für mich Stress. Deshalb ging ich in die Seeklinik Brunnen, um zu lernen, was man meint, das könne jeder: schlafen.
Am Vortag war ich an der elegant geschwungenen Réception gestanden. Blumengestecke, Ledersessel, gedimmtes Licht. Es war mir, als würde ich in ein Hotel einchecken. Das Haus wurde vor 150 Jahren als Villa erstellt. Seither wurde es immer wieder ausgebaut und aufgestockt, und heute thront es als rosa Kasten auf der Anhöhe. «Sie können die Klinik nicht verfehlen», hat mir eine Einheimische am Bahnhof als einzige Wegleitung mitgegeben.
Erst vor kurzem wurden weitere Zimmer eingerichtet, alles Einzelzimmer. 63 sind es mittlerweile. Neben Schlaflosen werden hier auch Depressive und Ausgebrannte behandelt. Und depressive Schlaflose, die ausgebrannt sind. Solche reicht die Gesellschaft heute ständig nach; kaum ist ein Patient abgereist, trägt schon der Nächste seine Koffer in dessen Zimmer. Das Haus ist mit 98 Prozent praktisch ausgebucht.
Bevor ich hierhergekommen bin, habe ich den ganzen Kanon der Alternativmedizin durchgespielt. Ich habe chinesische Kräuter geschluckt und hiesige, habe es mit Ölmassagen und fernöstlichen Druckmassagen versucht, mit Globuli, Nadeln, Magneten und heissen Steinen. Für diese Therapie hier braucht es nur eines: einen Wecker.
Die Therapie nennt sich Bettzeitrestriktion, und der gestrenge Name deutet an, was die Patienten erwartet: Man nimmt dem Körper so viel Schlaf, bis er erschöpft genug ist und sich ihn holt. Aber nicht irgendwann. Noch vor der ersten Nacht hat die Therapeutin ein Schlaffenster bestimmt; der Körper soll so seinen biologischen Rhythmus finden. Ich darf erst um Mitternacht ins Bett und muss jeden Morgen um 6.30 Uhr aufstehen, auch wenn ich nicht geschlafen haben sollte. Sechseinhalb Stunden, das ist nicht schlecht. Aber letztlich heisst das nur, dass ich mich in dieser Zeit ins Bett legen darf.

Am Abend, auf dem Weg zur Pflegestation, kommt mir eine Frau im Pyjama entgegen. Die blondierten Strähnen stehen ihr wirr vom Kopf, in ihrem Gesicht und im Haar kleben Drähte. Sie hält ihre Erscheinung selbst für erklärungsbedürftig; sie sei auf dem Weg ins Schlaflabor, sagt sie beim Vorbeigehen. In den Stunden vor Mitternacht wird die Pflegestation zur Abgabestelle. Aus allen Zimmern strömen Patientinnen und Patienten in Trainerhosen und Plastikschlarpen. Manche nehmen ganze Batterien von Tropfen und Pillen entgegen, andere warme Kissen oder Plastikbecken und Lavendelöl für ein Fussbad.
In meinem Zimmer steht ebenfalls ein solches Becken. Auf dem Nachttisch eine Tasse Tee, zudem Schlaftropfen, Ohrenstöpsel, ein Kissenspray und ein erdendes Fussöl. Im Bett liegt ein Wärmekissen und unter dem Bett ein Kamm, der allfällige Erdstrahlen neutralisieren soll. Es ist ein Bild der Verzweiflung.
In den vergangenen Jahren habe ich immer weniger geschlafen und immer verzweifelter versucht, den Schlaf herbeizuzwingen. Er ist ein schwieriger Gast geworden, oberflächlich und unberechenbar. Er kommt nicht mehr, wann er sollte, und wenn ich mich ärgere, weil er sich verspätet, dann bleibt er erst recht weg. Als hätten ihn schon diese Gedanken verscheucht. Wenn er dann aber kommt, verschwindet er immer wieder. Wie ein Raucher, der sich unvermittelt aus einem Gespräch ausklinkt, um ins Freie zu gehen. Manchmal für mehrere Stunden, manchmal kehrt er gar nicht mehr zurück.
Auf meinem Nachttisch liegt auch eine Augenmaske. Ich will nicht riskieren, dass ich aufwache, wenn jeweils nach Mitternacht ein Lichtstrahl ins Zimmer fällt und eine Gestalt in Weiss nachschaut, ob ich noch atme. Man erkennt die Schlaflosen am Morgen im Esssaal. Bleich und mit gläsernem Blick sitzen sie vor ihrem Orangensaft, matt, als sei das Leben aus ihnen entwichen. Jene, die an diesem Morgen beim Frühstück sitzen, sind sich einig: Sie würden sich selber nichts antun. Aber wenn der Körper einfach zu atmen aufhörte, dann wäre es eine Erleichterung. Sie quälen sich durch die Nacht und kämpfen sich durch den Tag. Es gibt keinen Zustand mehr für sie, der zu ertragen wäre.
Wer sind die Leute hier, die nicht schlafen können? Eine Mittfünfzigerin, die sich immer mehr Arbeit aufbürden liess, bis sie unter der Last zusammenbrach. Sie hatte Angst, dass sie ihre Stelle verlieren und keine neue mehr finden würde. Eine Mutter um die 40, deren Sohn mit dem Motorrad schwer verunfallt ist und nun gelähmt ist. Sie hatte ihm das Motorrad zum Geburtstag geschenkt. Ein Leiter eines Grossprojekts Anfang 50, freundlich und zupackend, der am Abend immer öfter nicht mehr nach Hause ging, sondern sich nur noch ein, zwei Stunden auf den Rücksitz seines Autos schlafen legte. Er hatte für drei gearbeitet. Eine Pflegerin um die 60, zierlich und empathisch, die bereits durch ihr zweites Burn-out geht. Es sind mehr Frauen als Männer, mehr Ältere als Jüngere, vereinzelt aber auch ganz Junge, fast Teenager noch.

«Man kann nicht nicht schlafen.» Diese Worte gehen mir durch den Kopf, als ich wieder auf den Schlaf warte. Die Leiterin der Schlafmedizin hat am Morgen versucht, den versammelten Schlaflosen den Schrecken der Nacht zu nehmen. Es sei normal, ja überlebenswichtig, in der Nacht aufwachen zu können, sagte sie. Dass man sieben oder acht Stunden am Stück durchschlafe, das sei eine Idee des heutigen Effizienzwahns. Und normal sei es auch, dass nicht jeder acht Stunden schlafen müsse; den meisten Menschen genügten sechseinhalb bis achteinhalb Stunden.
Nicht selten ist es die eigene Vorstellung, wie der Schlaf zu sein hat, die ihn erst mangelhaft erscheinen lässt. Die Psychologin erzählt von einem Mann, der jede Nacht aufwacht. Dann nimmt er ein Buch zur Hand und liest, bis er einschläft. Jede Nacht geht das so, aber er fühlt sich gut. Dann gibt sie den Schlaflosen noch diesen einen Satz zur Ermutigung mit: Wenn eine Nacht sehr schlecht ist, wird die nächste besser.
Was natürlich nicht stimmt – sie kann noch schlechter werden. Jeden Morgen wird die Nacht protokolliert. Ich schreibe auf, wann ich mich ins Bett gelegt habe, wann ich eingeschlafen, wieder aufgewacht, eingeschlafen und aufgewacht bin. Wie viele Schlaftropfen ich genommen habe und wie ich mich fühle. 24 Quadrate stehen auf einer Zeile, für jede Stunde eines. Ich schraffiere jene Zeit, zu der ich mutmasslich geschlafen habe. Die weissen Löcher dazwischen, die entsprechen der Zeit, während der ich wach gelegen bin.
Es entwickelt sich ermutigend: Nach der ersten kurzen Nacht habe ich fünf Stunden am Stück geschlafen. Dann sechs. Nach der dritten Nacht aber folgen auf schlechte Nächte noch schlechtere. Der schraffierte Teil des Protokolls wird immer kleiner, die weissen Löcher dehnen sich aus. Das Schlafprotokoll wird zum Flickenteppich.
Und die Tage werden immer länger und mühseliger. Der Körper kommt kaum mehr die vielen Treppen in diesem Haus hoch. Er fühlt sich an, als wäre er voll in den Hammer gelaufen, matt und erschlagen. Gleichzeitig vibrieren alle seine Teile wie im Fieber. Selbst die Zähne vibrieren, als würden sie gleich ausfallen. Die Müdigkeit kriecht dumpf über den Nacken in den Schädel hinauf, und dort, wo Hirnmasse sein müsste, fühlt es sich schwer an wie Blei. Es denkt nicht – jedenfalls nichts Brauchbares.
Was ist es, was uns nicht schlafen lässt? In der Regel bestimmt der Tag die Nacht. Und alles, was während des Tages ins Blut geschüttet wurde – Koffein und Nikotin, Adrenalin und Noradrenalin. Diese Stoffe verunmöglichen es dem gestressten Menschen, vom Fluchtmodus in den Entspannungsmodus zu wechseln.
«Man muss nicht meinen, man könne bis spätabends durcharbeiten, in der Mittagspause joggen gehen und in der Nacht auf Knopfdruck schlafen», sagt Eva Birrer, Leiterin Schlafmedizin, später im Gespräch. Sie selber wirkt ausgeschlafen – und gefeit gegen alles, was den Schlaf gefährden könnte. Sie lässt sich Zeit beim Sprechen und nimmt sich Pausen, bevor sie Fragen beantwortet.
Unser Körper brauche bis zu vier Stunden, um in den Entspannungsmodus umzuschalten, sagt sie. Tagsüber benötige er Pausen – und ab und zu auch etwas tote Zeit. Zeit, in der der Mensch einfach vor dem Lift steht, nach keinem Smartphone greift, nichts tut, wartet. Auch lange. «Viele Leute können das nicht mehr», sagt Eva Birrer. Sie sagt es ohne Vorwurf im Unterton, sondern nüchtern wie eine Naturwissenschafterin, die Mäuse im Hamsterrad beobachtet. Das Problem: «Viele Menschen sind heute darauf programmiert, aus jeder Minute noch etwas Nützliches herausschinden zu wollen.»
Viele schlafen kaum mehr – und kommen müde und völlig erschöpft nach Brunnen. Beste Voraussetzungen für die Therapie. «Die Verzweiflung und der Leidensdruck sind gross genug, dass die Patienten bereit sind, sich auf diese Therapie einzulassen», sagt die Schlafexpertin. Auch weil alles andere bisher nicht funktioniert hat. Die Patientinnen und Patienten müssten bereit sein, etwas an ihrem Leben zu ändern. Und sie müssten diese Therapie durchstehen können.
Der Tag beginnt mit Bewegung. Schlaflose und Depressive, die aktiviert werden müssen, werden um 7.30 Uhr zum Morgenturnen aufgeboten, die Ausgebrannten um 9 Uhr zu einem Spaziergang an der frischen Luft. Jeder Tag ist anders. Manchmal folgt ein Achtsamkeitstraining, während dessen wir versuchen, uns im Kreis gehend, sitzend oder liegend einem meditativen Zustand anzunähern. An anderen Tagen gehe ich zur Akupunktur oder in die Aromatherapie. Oder ich habe ein Gespräch mit dem Arzt, der Psychologin oder mit der Kleingruppe, in der wir über den Umgang mit Stress oder über achtsames Selbstmitgefühl diskutieren. Ich kann die Kurse kaum erwarten, in denen ich diesen bleiernen Kopf ablegen kann.

Am schwierigsten sind die Stunden, bevor sich das Schlaffenster öffnet. Beim Lesen, beim Fernsehen, auf der Toilette, ständig fallen die Augen zu, und das Hirn denkt wirres Zeugs. Es braucht eine immer grössere Anstrengung, um die Augen wieder zu öffnen. Und dann, lange nach Mitternacht, wenn ich schlafen dürfte, liege ich noch immer wach im Bett und sehe durch den Spalt der Augenmaske, wie Licht ins Zimmer fällt. Es ist absurd – den ganzen Tag über habe ich versucht, nicht einzuschlafen, und jetzt, wo ich dürfte, geht es nicht. Der Körper ist zu müde, um zu schlafen.
Nachts um halb zwei gehe ich zur Pflege, um eine zweite Dosis Schlaftropfen zu erbetteln. Ich habe Angst, dass ich ohne gar nicht mehr einschlafe, und mir graut vor dem Tag, der auf diese Nacht folgen wird. Vor allem aber habe ich Angst, dass ich gar nie mehr schlafen, nie mehr leben kann.
Die Pflegerin bleibt hart. Der Korridor zurück zu meinem Zimmer ist grell erleuchtet, es ist unnatürlich still. Nichts lässt erahnen, was hinter den vielen Türen vor sich geht. Ob der Mensch dahinter den Schlaf gefunden hat. Oder ob er liest, Musik hört oder seine Geschäftsmails erledigt. Am Morgen wird man es wissen. «Bitte nicht stören» – diese Schilder hängen jeweils an jenen Türen, hinter denen jemand über Stunden wach gelegen ist und in seiner Verzweiflung sein Schlaffenster durchbrochen hat.
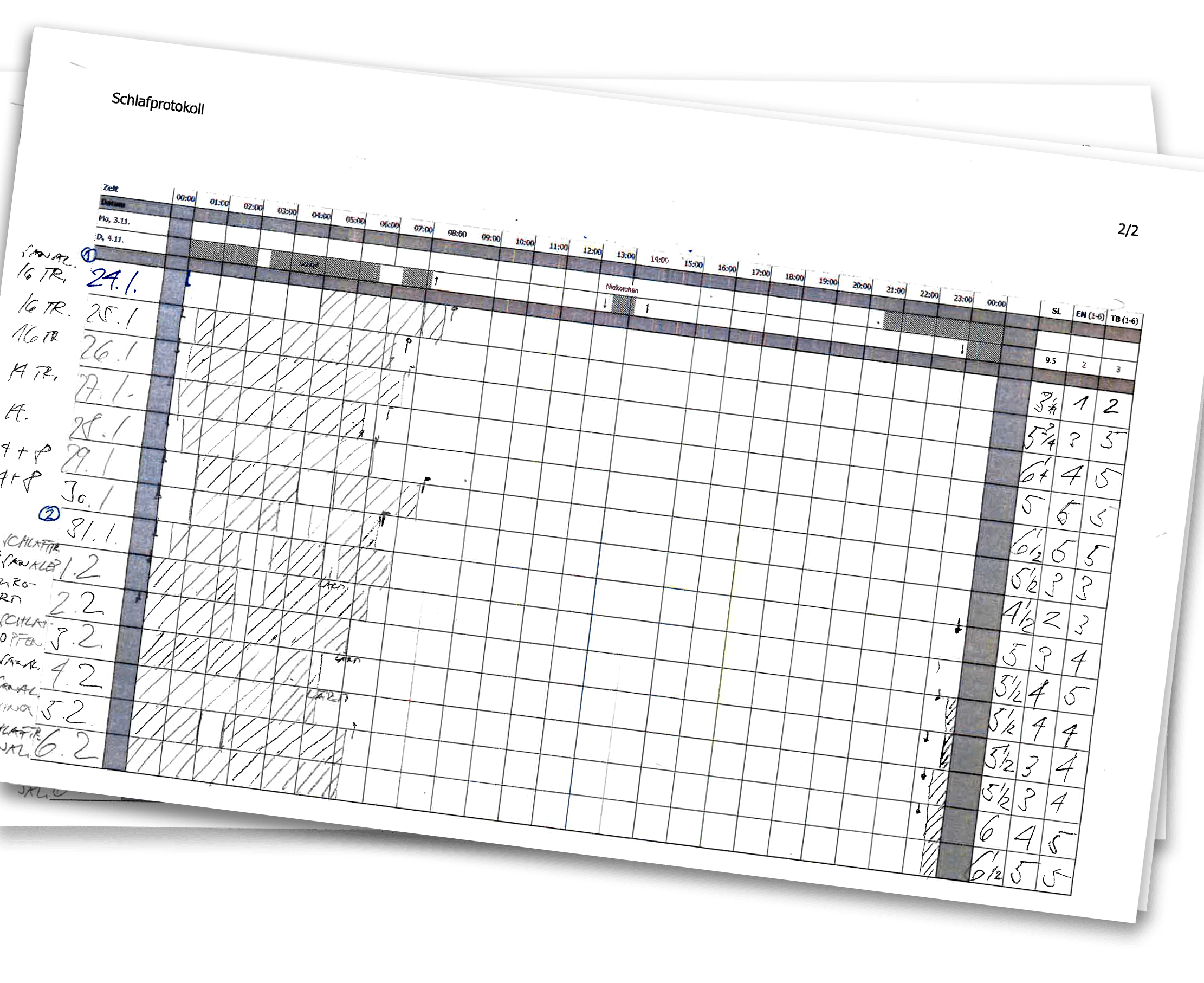
Zu müde, um zu schlafen? Die Therapeutin sieht es anders: Der Körper ist noch immer nicht erschöpft genug. Sie verkleinert das Schlaffenster: Sechs Stunden noch. Es ist die harte Praxis dieser Therapie: Je weniger man schläft, desto grösser wird der Schlafdruck und desto tiefer der Schlaf. Deshalb soll man dem Schlafdruck Sorge tragen wie einem guten Freund. Die Übernächtigten sollen während der Vorträge nicht einschlafen, vor dem Fernseher nicht einnicken und erst zu Bett gehen, wenn sie richtig müde sind. In ihrer Erschöpfung tun sie jedoch intuitiv das Falsche: Sie gehen noch früher zu Bett – und liegen noch länger wach.
Zur Therapie gehört auch, den Übernächtigten bewusst zu machen, in welchem Teufelskreis sie gefangen sind: Er wird angetrieben von der Erwartung aller Schlaflosen, nicht schlafen zu können. Natürlich können sie dann nicht schlafen. Sie ärgern oder sorgen sich – und haben schon verloren. Das Grübelhormon Melatonin, das bei Dunkelheit verstärkt ausgeschüttet wird, treibt den Teufelskreis weiter an: Es bringt den Wachen im Bett zum Grübeln und lässt ihn alles düsterer sehen, als es tatsächlich ist. Und am Morgen merkt er, dass es so düster gar nicht ist.
Eva Birrer und ihr Team können achtzig Ursachen für Schlafstörungen diagnostizieren. Manchmal sind sie im Körper angelegt, wenn etwa plötzlich der Atem stillsteht, wenn die Beine unruhig werden oder wenn Vitalstoffe fehlen. Oft liegt die Ursache aber im Kopf. All das, was dem Menschen am Tag oder in seinem Leben widerfahren ist, lässt ihn nachts manchmal nicht zur Ruhe kommen. Die Gedanken tragen es immer wieder an ihn heran. So gehört es auch zur Therapie – neben der Bettzeitrestriktion und dem Ausbruch aus dem Teufelskreis –, dass der Schlaflose mit einer Taschenlampe in die eigenen Tiefen hinuntersteigt und das Terrain ausleuchtet. Und wenn der Lichtkegel auf eine Unebenheit fällt, darf er nicht davor zurückschrecken, diese zu schleifen.
Noch weiss man nicht, ob der Schlaf in den Genen angelegt ist. Weshalb die einen schlafen wie ein Kleinkind und andere trotz Fussbädern und Lavendelöl wach liegen. Vieles deutet darauf hin, dass Frauen anfälliger sind als Männer; viele haben mehrere Rollen inne und sind hormonellen Veränderungen unterworfen. Aber: «Frauen stehen eher zu Schlafstörungen, während Männer vermehrt zum Alkohol greifen», sagt Eva Birrer. Sicher weiss man nur dies: Es sind vor allem Personen betroffen, die hohe Ansprüche an sich selber stellen und einen Hang zum Perfektionismus haben. Die sich selber unter Druck setzen und Angst haben, nicht zu genügen.
Eva Birrer ist überzeugt von der Bettzeitrestriktion. Die Therapie erfordert keine Medikamente und führt rasch zum eigentlichen Problem. So war ein Patient erst begeistert, dass er dank der verkürzten Bettzeit mehr Zeit hatte – mehr Zeit zum Arbeiten. «Das geht zwei Wochen gut und dann ist Schluss», sagt Birrer. Die Erfolgsrate der Bettzeitrestriktion ist ermutigend: Sie liegt nach einem Jahr bei 75 Prozent.
Dann stehe ich wieder an der geschwungenen Réception, diesmal zum Auschecken. Der Körper fühlt sich nach vier Wochen entspannter an, das Adrenalin scheint ausgeschwemmt. Aber das Schlafprotokoll ist noch immer voller weisser Löcher. Erst zu Hause verschwinden sie langsam, die Schraffierungen verweben sich und dehnen sich aus. Auf bis zu sieben Quadrate, auf sieben Stunden, am Stück. Wann war das das letzte Mal möglich?
Ein Jahr dauert die Therapie. Das heisst, ein Jahr lang zur selben Zeit zu Bett gehen, zur selben Zeit aufstehen – und dem Schlafdruck Sorge tragen. Wenn der Schlaf besser wird, das Schlaffenster nicht zu grosszügig vergrössern, und wenn mit der Hektik wieder weisse Löcher im Schlafprotokoll auftauchen, verkleinern. Was mich aber schon nach der Rückkehr aus Brunnen besser schlafen liess, ist diese eine Erkenntnis: Ich kann es noch, das Schlafen.